…
医療
イギリスの医療制度(NHS)の仕組みや利用方法をわかりやすく紹介しています。GP(家庭医)の登録方法、予約の取り方、薬の受け取り方、緊急時の対応、歯科や産婦人科の利用まで、現地で安心して暮らすための実用情報を網羅。旅行者や留学生、駐在員、長期滞在者など、すべての在英日本人に役立つ医療ガイドとして、最新の制度変更や現地経験に基づいた具体的なアドバイスを発信しています。
イギリスで胃がんが少ないのは「塩をあまり摂らない」からなのか?
…
イギリスNHSの見えない闇|無料医療の裏にある現実と制度疲労
…
イギリスでの出産ガイド|NHSの仕組み・費用・手続き・出産までの流れを完全解説
…
イギリスで “新型変異株” が拡大中:症状が「けっこうしんどい」という報告と最新の知見
…
イギリスで歯医者に登録する方法
…
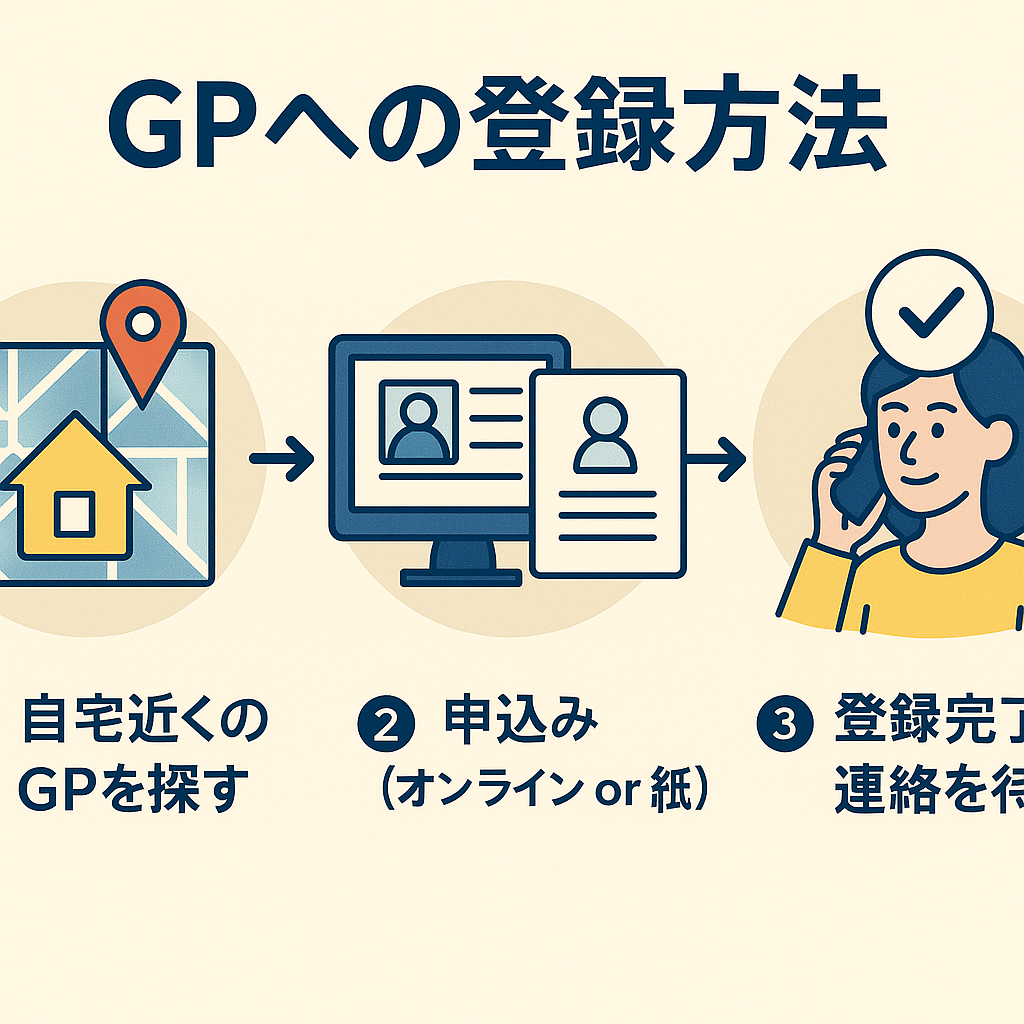
GP登録の全体像(3ステップ)
…
英国におけるアルコール税収と医療費 ― 政府が強く警告しない理由をめぐって
…
「医療費無料でも訴訟は絶えない」— イギリスの医療ミス訴訟の現実と背景にある制度の歪み
…
美容整形が広がるイギリス社会──美の追求、性別意識、そしてリスクのはざまで
…
イギリスの医療制度、無料の代償:1カ月、2カ月待ちは当たり前
…
ケンブリッジ大学病院における小児整形外科医の医療ミスと組織的隠蔽の疑惑
…